不眠症
「よく眠れていますか?」と聞かれたときに...
目を閉じて「眠らなければ」と思うほど目が冴えてしまう、朝までウトウトするだけで寝た気がしない、夜中何度も目が覚める...。みなさん、このような「眠りたいのに眠れない」という夜を過ごしたことがおありだと思います。
眠れなくてもそれが一時的なことで、それほど苦にならないのであれば問題ありません。しかし、眠れない日が続いて日中の眠気やだるさ、集中力低下のために、仕事や家事がうまくいかないことがあります。そのように、眠れないことで生活に支障が生じているとすれば、それは「不眠症」です。
単に「眠れない」だけでなく、不眠症の背後になにか別の病気が隠れていることもあります。近年では、高血圧や糖尿病などの生活習慣病と不眠症の間に、意外に深い相互関係があることも注目されています。
もしあなたが今、「よく眠れていますか?」という質問に「はい」と答えられないのなら、一度、医師に相談してみましょう。心地好く眠れるようになれば、毎朝気持ちよく目覚め、日々の生活も生き生きとしてくることでしょう。
睡眠には二つの種類があります。一つはレム睡眠で、からだは休んでいるけれども脳は働いているという、目覚めやすい浅い眠りです。このとき、脳の中では記憶を固定したり感情を整理しています。夢を見るのもレム睡眠のときです。精神的なストレスが多いとレム睡眠が増えます。
一方のノンレム睡眠は、眠りの深さでステージ1〜4に分類でき、そのうちステージ3と4は、脳がゆっくり休んでいて、なかなか目覚めない深い眠りです。からだの成長や組織の修復、免疫力の維持などに関係しています。肉体的なストレスが多いとノンレム睡眠が増えます。
レム睡眠とノンレム睡眠は一晩に数回繰り返されます。これによりからだと脳の両方が休まり、身体的・精神的な健康の維持に役立っていると考えられます。
「眠れない」その理由は...
不眠症の原因は、大きく分けると次のどれかに当てはまります。これらは英語の頭文字をとって「五つのP」と呼ばれています。
生理的な要因(Physiological)
生活習慣や睡眠時の環境に原因があるケースです。例えば夜間勤務の仕事で昼に眠る必要がある、周囲の騒音、明るすぎる、暑さや寒さ、枕やふとんがからだに合っていない、といったことです。
心理的な要因(Psychological)
不安や心配事が気になって眠れない、楽しいイベントの前に気が高ぶり眠れないといったことは、みなさん経験があると思います。
薬理学的な要因(Pharmacological)
飲食物の影響や薬の副作用が原因のケースです。カフェインが眠気を覚ますことはよく知られていますし、たばこは覚醒作用があり、アルコールも睡眠を妨げることがあります。ステロイド薬やインターフェロン、パーキンソン病の薬などが、不眠症を起こすこともあります。
身体的な要因(Physical)
痛みやかゆみ、せき・息苦しさなど、なにかの病気による症状が続いていると寝付けません。頻尿のため夜間に何度も目覚めることも該当します。
精神医学的な要因(Psychiatric)
精神的な病気(神経症やうつ病、統合失調症など)は、しばしば不眠を伴います。
あなたの「眠れない」は、どのタイプ?
不眠症の4タイプ
入眠障害 床に入ってから眠るまでに長時間要するケースです。不眠症の中で最も多いタイプです。
中途覚醒 睡眠中に何度も目覚めてしまうケースです。高齢者でよくみられます。泌尿器の病気による夜間頻尿が原因のこともあります。
早朝覚醒 予定の起床時間よりずっと早く目覚めてしまうケースです。高齢者に多いほか、うつ病でよく現れます。
熟眠障害 睡眠時間は足りているのに、眠りが浅くて寝た気がしないというケースです。
年とともに増える中途覚醒・早朝覚醒
「夜中に何度も目が覚める」と訴える高齢者は少なくありません。その原因の大半は、年とともに睡眠と覚醒のリズムのめりはりが小さくなることです。そのため夜間の眠りが浅くなる一方で、昼間うとうとすることが多くなります。
「朝早く目覚めてしまう」というのも高齢者に多い症状で、これも加齢が関係しています。加齢によって睡眠の時間帯が少しずつ前倒しになるためです。
つまり、年とともに中途覚醒や早朝覚醒が増えるのは生理的に自然なことで、病気ではありません。ただし、うつ病や泌尿器の病気などが関係している可能性もあるので、心配なら医師に相談しましょう。
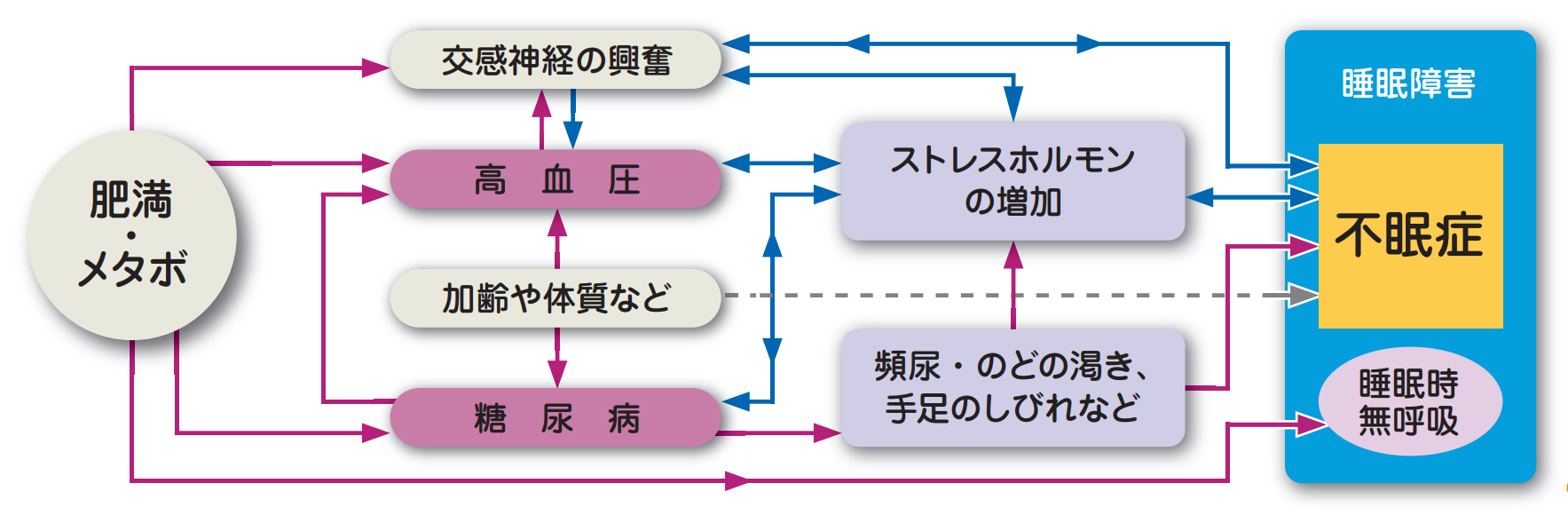
高血圧や糖尿病と不眠症の意外な関係
生活習慣病の患者さんは不眠症になりやすいことが知られています。
例えば高血圧では交感神経(からだの諸機能を活発にする神経)が興奮しているため、睡眠が妨げられます。糖尿病では高血糖に伴う多飲や頻尿、合併症の神経障害によるしびれ・痛みが眠りを妨げます。肥満やメタボリックシンドロームでも、交感神経の興奮による不眠症や、睡眠時無呼吸による睡眠障害(不眠症とはやや異なります)の頻度が高くなります。
重要なことは、不眠症を治療すると、血圧や血糖値のコントロールも良くなるという点です。睡眠を十分とることで交感神経が落ち着き、ストレスホルモンの分泌も抑えられるため、と考えられています。不眠症を治療し高血圧や糖尿病を防ごうという研究も行われています。食事・運動療法をベースに薬を追加するのが今の生活習慣病治療の基本ですが、そのうち「食事・運動・睡眠、最後に薬」といわれるようになるかもしれません。
冊子(PDF)をご覧下さい
発行:一般社団法人 日本臨床内科医会

